Questions flash – Dépistages
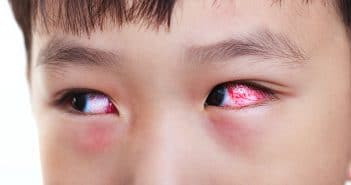
Le développement visuel de l’enfant s’effectue progressivement après la naissance. Celui-ci suit des étapes qui peuvent varier selon les enfants mais dans des limites “dites normales”. Les nourrissons naissent avec un système visuel immature qui se développe rapidement au cours de la première année de la vie, se poursuit jusqu’à l’âge de 10 ans et même au-delà avec la maturation des saccades oculaires. Selon les études de l’Inserm et de l’AsnaV, environ 20 % des enfants de moins de 6 ans présentent une anomalie visuelle. Les anomalies de réfraction sont très nettement les plus fréquentes. À la naissance, le nouveau-né présente une vision évaluable à environ 1/20e. Le risque visuel est majeur chez l’enfant prématuré et nécessite des contrôles plus rapprochés. Le dépistage visuel est donc essentiel pour mettre en évidence les éventuelles anomalies de réfraction que sont l’hypermétropie, l’astigmatisme et la myopie.