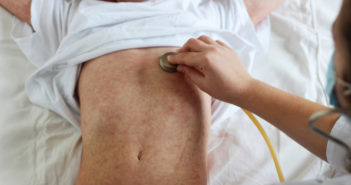
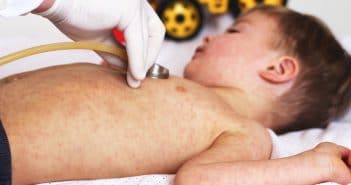
La rougeole est une maladie infectieuse aiguë virale, extrêmement contagieuse. Son fort taux de reproduction implique une couverture vaccinale élevée afin d’interrompre la circulation virale. Le retard vaccinal accumulé du fait de la COVID-19 risque d’aggraver le risque d’épidémies de rougeole. La description clinique de cette maladie, méconnue d’un grand nombre de médecins devant la forte baisse d’incidence liée à la vaccination, doit être rappelée.
En l’absence de signe clinique spécifique en dehors du signe de Köplik, il est important de confirmer biologiquement le diagnostic, au mieux par un test salivaire. Un signalement de cas de rougeole doit être réalisé devant l’association d’une fièvre ≥ 38,5 °C à une éruption maculo-papuleuse et à au moins un des signes suivants : conjonctivite, coryza, toux, signe de Köplik. Le diagnostic précoce des cas et le repérage des éventuels sujets contacts non immuns dans l’entourage permettent de proposer dans les meilleurs délais une vaccination (dans les 72 heures) ou une immunoprophylaxie passive (dans les 6 jours).