Auto-injecteurs d’adrénaline dans l’anaphylaxie : quelles recommandations pratiques ?
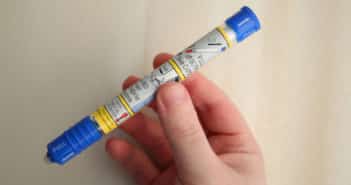
Les auto-injecteurs d’adrénaline (AIA) permettent une injection d’adrénaline de façon sécurisée, ergonomique, à une posologie adaptée, par tous, y compris pour des non-soignants, en cas d’anaphylaxie. Il existe des recommandations concernant la prescription des AIA et le respect des posologies rapportées au poids du patient. À l’occasion de cette prescription, une éducation thérapeutique a minima doit être réalisée : fournir une conduite à tenir d’urgence écrite en cas de réaction allergique, formuler certaines recommandations pratiques concernant l’usage des AIA, réaliser une démonstration à l’aide d’un AIA factice et la faire pratiquer par l’enfant et sa famille.
Des innovations sont nécessaires pour optimiser l’utilisation des AIA, sécuriser encore davantage son usage en le rendant plus fiable et plus ergonomique.