
Éditorial
En Médecine, l’urgence se définit par une pathologie nécessitant un…

En Médecine, l’urgence se définit par une pathologie nécessitant un…

L’intolérance au lactose existe. Ce n’est pas une maladie, mais une norme génétiquement déterminée pour la majeure partie de l’humanité pour laquelle l’activité lactase diminue de façon physiologique après l’âge de 3 ans. Il existe un gradient nord sud de tolérance décroissante chez l’adulte en Europe et en Afrique, par une sélection génétique. Il n’existe pas d’allergie au lactose.
Certaines maladies génétiques rares s’accompagnent d’une intolérance primitive au lactose, d’autres maladies plus fréquentes sont responsables d’une intolérance secondaire temporaire (toute cause d’atteinte de la muqueuse de l’intestin grêle). Le lactose ne devrait pas être déconseillé en cas de diarrhée, sauf si celle-ci s’avère sévère ou prolongée. La responsabilité du lactose dans les troubles fonctionnels intestinaux attribués aux “FODMAPs” de façon plus générale est discutée, hors intolérance vraie par déficit en lactase. Le rôle du lactose dans le transit et les coliques du nourrisson est également discuté.

L’hypersensibilité au gluten non cœliaque est définie par l’apparition de troubles digestifs et extra-digestifs après la prise de gluten, ces symptômes étant améliorés au retrait de celui-ci. Pour porter le diagnostic, une maladie cœliaque et une allergie au blé IgE médiée doivent être éliminées. Cependant, aucun marqueur biologique spécifique n’est disponible rendant souvent le diagnostic compliqué. Actuellement, seulement 1/3 des patients des études randomisées en double aveugle répondent à la définition de l’hypersensibilité au gluten non cœliaque. Pour les autres, il s’agit essentiellement d’un effet placebo/nocebo du régime. Parmi les enfants avec une hypersensibilité au gluten non cœliaque, plusieurs sous-entités pourraient exister, l’implication du gluten dans la symptomatologie est de plus en plus débattue, les autres composés du blé, comme les Fermentable Oligosaccharides Disaccharides Monosaccharides and Polyols (FODMAPs), les Amylase-Trypsine Inhibitors jouent possiblement un rôle. Par ailleurs, chez certains patients, une forme d’allergie au blé non IgE médiée ou une forme a minima de maladie cœliaque peuvent être discutées.

Depuis 2014, le régime pauvre en FODMAPs semble avoir pris le devant de la scène dans la prise en charge des douleurs abdominales d’origine fonctionnelle. Plusieurs essais cliniques convaincants ont permis d’avérer son efficacité chez l’adulte puis chez l’enfant atteint de syndrome de l’intestin irritable. Son observance est bonne chez l’adulte, mais n’a pas été évaluée chez l’enfant. Il consiste principalement en la réduction de certains fruits et légumes, de certains dérivés du blé, et parfois du lactose. Les effets sur le long terme que pourrait avoir un tel régime sur le microbiote, voire sur l’état nutritionnel, restent à préciser, en particulier chez l’enfant, chez qui tout régime trop restrictif peut susciter des réticences justifiées.

La surexposition médiatique récente des laits infantiles contaminés par des…

L’entretien motivationnel est “…un style de conversation collaboratif permettant de renforcer la motivation propre d’une personne et son engagement vers le changement”. Il nécessite un changement profond d’état d’esprit car notre communication habituelle, avec les parents d’enfants atteints de maladie chronique ou avec les adolescents, est le plus souvent directive et prescriptive.
Il s’agit d’apprendre à aider quelqu’un à mettre en place les changements qu’il souhaite, au lieu de lui donner des conseils difficiles à vivre au quotidien.
Cette conversation s’appuie sur quelques techniques simples : les questions ouvertes, la reformulation, les “accusés de réception” ou les “résumés synthèses”. Le praticien devient attentif à tout ce qui exprime de la contradiction dans l’envie et l’impossibilité de changer, de valoriser la personne dans ce qu’elle fait déjà, avec empathie, quels que soient les propos entendus. Au-delà des résultats obtenus, la communication est vécue par les praticiens comme par les patients comme très positive. Elle casse la monotonie de nos consultations trop informatives.

Du fait de sa prévalence et de ses conséquences sanitaires à l’âge adulte, l’obésité de l’enfant inquiète et elle est souvent décrite comme un enjeu de santé publique. Néanmoins, l’échec des prises en charge médicales au long cours sur la perte de poids, oblige à reconsidérer les stratégies de prise en charge telles qu’elles l’ont été depuis plusieurs décennies.
Les recommandations actualisées de la HAS [1] en 2011 préconisent désormais que la prise en charge des enfants obèses soit fondée sur les principes de l’éducation thérapeutique (ETP), prenant en compte l’alimentation, l’activité physique et la dimension psychosociale du patient. L’objectif souhaité par les patients repose sur une réduction de l’excès pondéral. Mais cette prise en charge globale permet sans aucun doute d’avoir un impact sur l’estime de soi et la qualité de vie du jeune.
Enfin, le développement de programmes plus spécifiques, encadrant la demande de chirurgie bariatrique, est nécessaire compte tenu du nombre croissant de demandes et des risques de dérive.

L’éducation thérapeutique est aujourd’hui devenue incontournable dans la prise en…
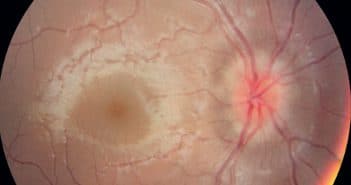
Selon l’âge de l’enfant, les signes ophtalmologiques devant faire suspecter une urgence neurologique varient. En effet, il peut s’agir d’un signe fonctionnel lorsque l’enfant est à l’âge verbal, comme une baisse d’acuité visuelle, des céphalées, une diplopie. Avant, ce sont des signes physiques repérés par l’entourage, motivant la consultation, et il s’agira alors d’un strabisme, d’une anisocorie, d’un nystagmus ou d’une déviation anormale du regard.
Dans tous les cas, un examen ophtalmologique complet – avec notamment un examen de la motricité oculaire, des pupilles et du fond d’œil – est nécessaire. L’interrogatoire s’attachera à définir les modalités d’installation et à repérer les signes neurologiques extra-ophtalmologiques qui peuvent accompagner.
Enfin, après cet examen, une imagerie cérébrale est le plus souvent nécessaire ainsi qu’un examen neurologique pédiatrique spécialisé.
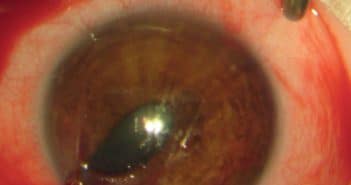
Les urgences traumatiques pédiatriques restent malheureusement trop fréquentes et au pronostic parfois sombre. Elles sont dominées par les traumatismes à globe fermé superficiels. Les contusions sont parfois sévères et peuvent engendrer un panel d’atteintes diverses. Le suivi doit être prolongé pour dépister des complications secondaires dont l’enfant peut ne pas se plaindre.
Les traumatismes à globe ouvert nécessitent une prise en charge chirurgicale en urgence pour rétablir l’étanchéité, associée à une antibiothérapie prophylactique. La prise en charge chirurgicale d’éventuelles lésions profondes sera réalisée dans un second temps, mais toujours le plus précocement possible.
Les plaies de paupières doivent être explorées de manière minutieuse, notamment pour s’assurer de l’intégrité des voies lacrymales.
Enfin, le syndrome des bébés secoués constitue une entité à part que les ophtalmologistes sont amenés à prendre en charge et dont le cadre médico-légal est important.
Devant tout traumatisme oculaire, la prévention et le traitement de l’amblyopie doivent rester une priorité chez ces patients dont la fonction visuelle est en pleine maturation.
